ГОЛЕННОСТОПНЫЙ СУСТАВ
Спасибо нашим инвесторам из казино онлайн
ГОЛЕННОСТОПНЫЙ СУСТАВ
, представляет весьма устойчивое’ соединение костей голени со стопой. Таранная кость (talus), сочленяясь с нижней суставной поверхностью tibiae и боковой поверхностью литеральной лодыжки (malleolus later.) вверху и костями tarsus внизу, разделяет эту область на верхнее сочленение—собственно голенностопный сустав (articulatio talo-cruralis), и нижнее подтаранное сочленение (articulatio talo-tarsalis). Последнее сочленение, состоящее из заднего подотдела (articulatio talo-cal-canea) и переднего (articulatio talo-calcaneo-navicularis), играет значительную роль в механизме походки и при уничтожении arti-culationis talo-cruralis (анкилоз) в известной мере компенсирует потерю движений в этом верхнем, голенностопном сочленении, сохраняя эластичность походки. В образовании собственно Г. с. участвуют большеберцовая и малоберцовая кости, создающие посредством медиальной и лятеральной лодыжек вилку, которая очень плотно охватывает боковые поверхности talus (см. рисунок 1 и 2). Тяжесть тела передается с нижней суставной поверхности tibiae почти исключительно на блок таранной кости, к-рая должна удерживаться лодыжечной вилкой весьма плотно. Вследствие того, что центр давления на блок располагается ближе к наружному краю, чем к внутреннему, talus, чтобы удержать свое равновесие, должен иметь солидную опору в наружной лодыжке. Сила, с к-рой talus давит на литеральную лодыжку, есть прямая сила изнутри кнаружи и слегка спереди назад. Под влиянием этой силы talus сместился бы кнаружи и кзади, если бы его не удерживала наружная (лятеральная) лодыжка. Такое смещение действительно и происходит нередко при переломе лодыжки (см. рисунок 3). Malleolus lateralis располагается несколько более кзади от malleolus medialis по отношению к фронтальной плоско – сти, что выгодно с точки зрения механики Г. с. Прочность сустава помимо скелета создается крепким связочным аппаратом (см. рисунок 4—6). Следующие связки обладают наи –
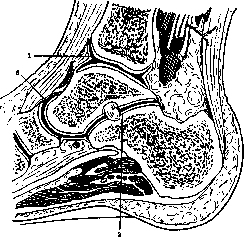
Рисунок 1. Голенностопный сустав (сагитальное
сечение):
1
—artic. talo-cmralis;
2—
art. talo – calcanea;
3—
art. talo-calcaneo-navicularis. большей крепостью и имеют большое практическое значение: lig. deltoideum, lig. talo-i’ibulare anterius и posterius, a также calcaneo-fibulare. Первая из них—дельтовидная связка, очень крепкая, располагается с медиальной (внутренней) стороны и, рассыпаясь веерообразно на поверхностный и глубокий слои, играет крайне важную роль в устойчивости Г. с. Крепость ее настолько значительна, что при резкой абдукции стопы она нередко отрывает – верхушку медиальной (внутренней) лодыжки, но сама не разры-I вается (см. рисунок 3, I
Е).
Лятерально Г. с. 1 укрепляют 3 связки: \ lig. talo-fibulare an-\ terius, posterius и
A \
lig. calcaneo-fibulare.
J
I Наружный связоч-
f
/ ный аппарат слабее / внутреннего и ча-
I
ще разрывается при травматических повреждениях голен-ностопного сустава. Соединение берцовых костей между собой внизу (syndes-mosis tibio-fibularis) представляется слегка подвижным и укрепляется средней и задней связками наружной лодыжки, а также межкостной связкой. Весьма незначительная подвижность в этом сочленении имеет значение в механизме движений блока таранной кости в лодыжеч-ной вилке. При дорсальной флексии блок talus, более широкий спереди, чем сзади, вкли-няясь между двумя лодыжками, расширяет расстояние между ними. Физиол. разъединение едва превосходит 1—2
мм.
При травматическом повреждении сустава с разры –

Рисунок 2. Голенностопный сустав (фронтальное сечение): 1— art. talo-cru-ralis; 2 —art. talo-calca-nea; 3 —заворот синовиальной оболочки.
вом syndesmosis tibio-fibularis лодыжечная вилка расширяется, создавая условия для смещения talus обычно кнаружи или кзади. Крепкие связки Г. с. в значительной мере укрепляют суставную сумку, гл. обр. с боковых сторон. Сзади и спереди сумка тонка и менее защищена. При накоплении жидкости в суставе выпот легко определяется спереди под сухожилиями разгибателей и сзади—по обе стороны ахиллова сухожилия. В этих местах удобно производить пункцию сустава.—Г. с. построен по типу шарнирных суставов, и движения в нем происходят почти исключительно в направлении плянтарной и дорсальной флексии. Чисто ротационные движения стопы вокруг продольной оси в этом суставе так же незначительны, как и в лт/чезапястном. Но в смысле
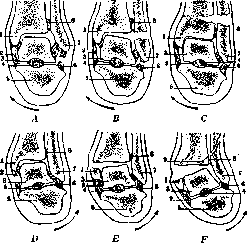
Рисунок 3. Схема повреждений в области голенно-стопного сустава при насильственном повороте стопы А, В, С—внутрь, В, Е, F —кнаружи: .4—разрыв наружной связки; В —перелом наружной лоцыжки: С—надлодыжечный перелом обеих берцовых костей; D —разрыв внутренней связки; Е— перелом внутренней лодыжки: F— перелом Dupuytren’a с трещиной б. берцовой кости. 1 —внутренняя лодыжка; 2—внутренние связки; 3 —таранная кость; 4 —межкостная связка; о—пяточная кость; в —наружные связки; 7 —наружная лодыжка; 8 —lig. peroneo-tibiale; 0 —трещина б. берцовой кости. (По Testut-Jacob’y.)
абдукции и аддукции в комбинации с флексией они возможны. В норме объем движений в Г. с. (дорсальная+плянтарная флексия) у взрослых достигает 70°. Чрезмерную дорсальную флексию ограничивает с одной стороны лодыжечная вилка, с другой-ахиллово сухожилие, и напряжение задней группы мышц (m. triceps surae). Чрезмерную плянтарную флексию ограничивают сухожилия разгибателей вместе с m. tibialis anter. и напряжение боковых связок. Устойчивость Г. с. в значительной мере объясняется большим количеством мышц и сухожилий, окружающих сустав со всех сторон. Следует заметить, что ни одно сухожилие не прикрепляется непосредственно к talus; это не лишено значения как с точки зрения механики, так и с точки зрения оперативных доступов к этому суставу. В переднем отделе Г. с. сухожилия мышц идут в следующем порядке: медиально—сухожилие m. tibialis ant., имеющее собственное влагалище; рядом располагается сухожилие m. extensoris liallucis longi, имеющее также собственное влагалище; более лятерально проходят сухожилия m. extensoris digitorum

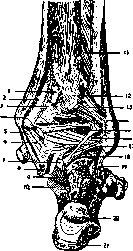
Рисунок 4. Связочный аппарат голенностопного сустава свутри: 1— Jig. deltoideum; 2 —lig. talo-tibiale ant.; 3— lig. tibio-naviculare; 4— lig. calcaneo-tibiale; 5 —суставный край os. tali; 6 —выступ os. navicularis; 7 —сухожилие га-П tibialis post.; 8 —ложе m-li flexoris digit, longi; 9 —ложе m-li flexor, hallucis; JO—lig. talo-tibiale post.; 11 —os trigonum; 12—m. abductor hallucis. (По Dujarier.)
longi и наконец последнее—сухожилие m. peronaei tertii. Все эти сухожилия плотно прижаты спереди поперечной и крестообразной связками голени, вследствие чего усиливается их действие. Позади медиальной лодыжки идут сухожилия m. tibialis posterioris и flexoris digitorum longi; несколько более кзади, между медиальной лодыжкой и ахилловым сухожилием, проходит сухожилие m. flexoris hallucis longi.

Рисунок 5. Связочный аппарат голенностопного сустава снаружи: 1 —lig. talo-fibulare ant.; 2 —наружная суставная поверхность os. tali; з —lig. calcaneo-fibulare; i и 5 —lig. cruciatum cruris; 6—capsula artic. talo-calcanei; 7 —retina-culum mm. peronaeorum; s —tendo m. peronaei brevis; 9—tendo m. peronaei longi; 10 —lig. mal-leoli lat. ant.; 11—membrana synovialis; 12 —lig. talo-tibiale ant.; IS —collum tali; 14 —lig. talo-naviculare dorsale; IS —lig. interosseum; 1 в —ea-put tali; 17 —lig. bifurcatum; IS —m. extens. digit. brevis (обрезан); 19 —lig. calcaneo-cuboi-deum dorsale; 20 —tendo m. peronaei tertii; 21 —tendo m. peronaei brevis. (По Dujarier.)
Позади лятеральной лодыжки проходят сухожилия mm. peronaei longi и brevis, при чем первое толще второго и располагается более поверхностно (см. рисунок 7).
При пат. состояниях, сопровождающихся частичным или полным выпадением функций мышц, окружающих Г. с. (детский паралич), связочный аппарат также теряет нормальный тонус. В таких случаях возможны боковые движения в этом суставе, а также чрезмерная плянтарная и дорсальная флексия. Получается неустойчивый сустав и возникают различного рода деформации стопы типа varus, valgus, calcaneus. Взаимное расположение сухожилий и сохранение одних групп мышц при выпадении других позволяет использовать деятельные сухожилия для целей пластики. Так, припараличе перонеаль-ной группы можно пересадить т. tibialis anterior на peronaeus ter-tius. При параличе т. tricipitis surae удовлетворительный эффект получается от пересадки на calcaneus сухожилий m. flexoris hallucis longi и т. peronaei longi и т. д. Из сосудов, которые следует иметь в виду при вмешательствах на Г. с, заслуживают внимания а. tibialis anterior и a. tibialis posterior. Первая вместе с п. peronaeus profundus лежит впереди Г. с. между сухожилиями m. extensoris hallucis longi и т. extensoris digitorum со mmunis. А. tibialis posterior располагается позади внутренней лодыжки и идет в сопровождении двух вен и п. tibialis.—Голенностоп-ный сустав иннервируется ветвями от п. saphenus и п. peronaeus profundus.
Открытое положение Г. с. и то обстоятельство, что он выносит всю нагрузку тела, объясняют сравнительно частые повреждения и заболевания этого сустава. Из травматич. повреждений в области Г. с. наиболее часты разрывы боковых связок и переломы лодыжек с одновременным подвывихом стопы. При т. н. дисторсиях в области Г. с. чаще наступает разрыв одной из лятеральных боковых связок. Более крепкая медиальная боковая связка отрывает верхушку медиальной лодыжки, но сама разрывается в исключительных случаях. Следует отметить, что разрывы связок в области Г. с. бывают значительно реже, чем переломы. В зависимости от механизма воз – Рисунок 6. Связочпый аппарат голенностопного сустава сзади;
1—
tuberc. tib. post.;
2—
ложе m-li tib. post, (sulcus malleol.);
3—
ложе m-li flex. digit, longi;
4—
os tali;
5—
lig. calcaneo-tibiale;
6
—lig. talo-tibiale post.;
7—
os trigonum;
8
—ложе m-li flex, hallucis longi;
0
—lig. talo-calcaneum post.; 10—часть lig. talo-calc. post., охватывающая сзади сухожилие m. flex, hallucis longi;
11
—lig. interosseum;
12—
ложе m-li flex, halluc. longi;
13
—lig. malleoli lat. post.;
14
—ложе m-li peronei longi;
15
и
16
—lig. poster.; 17—lig. talo-fibulare post.; IS—сочленение talo-calcan.;
19
— lig. calcaneo-fibulare;
20—
bursa tend. Achill.; 21— tendo Achillis. (По Dujarier.)
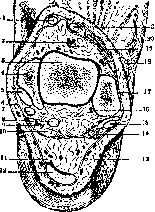
Рисунок 7.
правой дыжек; можны переломы однолодыжечные, гл. обр. fract. malleoli lateralis, нередко сочетающиеся с подвывихом стопы кнаружи; переломы двулодыжечные [см. отдельную табл. (ст. 675—676), рис. 4]; перелом Дюпюитрена. Последний тип переломов характеризуется отрывом внутренней лодыжки и переломом fibulae выше lig. malleoli lateralis ant. Большинство т. н. «лоды-жечных» переломов относится к числу внутрисуставных. Лечение —по возможности ранняя репозиция, которая может быть достигнута системой корригирующих тяг или ручн. способом. В последнем случае достигнутый результат следует сохранить гипсовой повязкой или шиной, создав для стопы положение varus. Вывихи и подвывихи в Г. с.почти всегда сочетаются с одним из указанных видов перелома, требуют немедл. вправления и последующего фнкц. лечения.—Из хронических воспалительных заболеваний Г. с, tbc занимает видное место, при чем туб. очаг может возникнуть как в talus, так и в нижнем метафизе tibiae и fibulae. Вследствие особенностей анат. строения Г. с, в туб. процесс нередко вовлекается целый ряд костей, делая трудной консервативную терапию. При изолированном гнездном поражении в отдельных случаях показано оперативное вмешательство. Сифилитические артриты Г. с. встречаются реже, требуют специфической терапии.—Так наз. «ревматический» артрит Г. с. часто бывает двусторонним, нередко в сочетании с поражением других суставов.—Следует отметить также возможность тифозного, паратифозного воспаления Г. с, которое, начавшись остро или подостро, протекает в дальнейшем хронически.—Среди остро протекающих артритов Г. =с. определенное место занимают гоно-ройные поражения.—Далее этот сустав, как и другие, может явиться местом гнойного синовита стафило-, стрептококкового происхождения. При таких формах нередко требуется оперативное вмешательство в форме артротомии или резекции. Поперечный разрез голени на уровне ло-
1—
сухожилие m. ti-bialis ant.; 2—a. dorsalis pe-dis;
3
—таранная кость;
4
—внутренняя лодыжка;
5
—сухожилие m. tibialis post.;
в
—п. за-plienus;
7—
сухожилие т. flex. digit, communis longi; S—сухожилие т. fiexoris iiallucis lon-gi;
9—
а. и vt. tibiales post.;
10—
n. tibialis;
11
—tendo m. plantaris и лятерально от него bursa tend. Acnill.;
12—
ахиллово сухожилие;
13
—п. euta-neus surae lateralis;
ii—
m. pe-ronaeus brevis;
is
—сухожилие m. peronaei longi;
16
и
IS—
конечные ветви а. регопаеае в области наружной лодыжки;
17—
наружная лодыжка;
19
—сухожилие in. peronaei tertit;
20
— сухожилие т. extensoris digit. longi;
21—
сухожилие т. extensoris hallucis longi. (По Testut-Jacob’y.)

Оперативные доступы к Г. суставу в значительной мере зависят от цели операции. Типичный наружный разрез Кохера (см. рисунок 8) удобен для резекции сустава и экстирпации tali (astragalectomy) по Уитмену (Whitman). Для целей артродеза Г. с. большинство ортопедов пользуется передним или задним разрезом. При этом можно ограничиться манипуляциями только на костном скелете или же соединить собственно артродез с тенодезом (интраоссальная сухожильная фиксация по Biesalski). Последний вид артродеза для Г. с, с одновременным анкилозированием сочленений Шопарта и Лисфранка, дает удовлетворительные результаты в тяжелых случаях pes paralyti-cus. В более легких случаях, для предупреждения опускания стопы, хорошие результаты достигаются операцией Кембела (Campbell), известной у американских ортопедов, «Campbell’s bone block». «Блокирование» Г. с. производится сзади трансплянта-том из спонгиозной ткани. Существуют также способы артро-дезирования Г. с. помощью костной пластинки, вводимой через сустав (см. Артродез). — Для целей артро-пластики на Г. с. пользуются обычно передним продольным или боковым Кохеровским разрезом. Диастаз между разъединенными костями должен
быть не менее V-jt см; сустав удобнее формировать по типу седловидного. Для интерпозиции годятся фасция, жир и мышца (из m. triceps). Реконструктивные операции на Г. с. применяются также по поводу неправильно сращенных «лодыжечных» переломов, когда резко нарушены статические условия. Восстановление нормальной вилки и устранение подвывиха tali при этом особенно важно. При всех хир. вмешательствах на Г. с, а также при лечении воспалительных заболеваний, следует стремиться к сохранению хотя бы незначительной подвижности, крайне важной для походки. Если суставу угрожает анкилоз, необходимо установить стопу под прямым углом к оси голени. Положение equinus и боковое искривление стопы крайне затрудняют походку и требуют последующего ортопедического вмешательства. Лит.: Ч а к л и н В., Закрытые переломы в области голенностошюго сустава, «Новый хир. архив», т. XV, кн. 2—3, 1928; Шидловский Г., К анатомии голенностошюго сустава, ibid.; Braus H., Anatomie des Menschen, В. I, p. 617, В., 1921; Jones E. and L о v e 11 R., Orthopedic surgery, N. Y., 1923; L u s s a n a S., Le fratture del collo del piede, Archivio di ortopedia, v. XLII, f. 11, 1926. В. Чаклин.